Medicina
Torna il morbillo. Colpa dei no-vax o dei tagli alla sanità?
Due bambini, uno isolato nella palestra della scuola perché non vaccinato, a Settimo Torinese, l’altro costretto a stare a casa, a Treviso, dopo aver vinto la leucemia, perché alcuni compagni di classe non sono stati vaccinati. E il dibattito sul tema vaccini, in Italia, sembra destinato a non spegnersi facilmente, con i no-vax che gridano ancora oggi alla libertà di scelta, e tutti gli altri che difendono il diritto alla salute e l’obbligo vaccinale imposto dal Governo Gentiloni nel 2017, confermato dal Governo Conte seppur con la riammissione dell’autocertificazione fino al prossimo marzo.
Dal 1 gennaio al 30 giugno 2018, in Italia, sono stati segnalati 2.029 casi di morbillo (di cui 267 nel mese di giugno 2018). Sono stati registrati 4 decessi che si aggiungono ai 4 nel 2017, anno in cui si sono registrati ben 5004 casi, il secondo maggior numero in Europa. Diversi paesi europei hanno registrato un calo dei tassi di vaccinazione che può essere attribuita principalmente alla diffusione di teorie antiscientifiche e al tempo stesso un aumento di incidenza del morbillo.
Nel nostro paese, dei casi segnalati, l’88% non è mai stato vaccinato e il 6% ha ricevuto solo una delle due dosi richieste di vaccino contro il morbillo. La copertura del vaccino contro morbillo, parotite e rosolia (MPR) è attualmente al di sotto dell’obiettivo di copertura vaccinale del 95% fissato dal Piano nazionale di prevenzione delle vaccinazioni nel 2012 per raggiungere l’immunità.
Ma siamo sicuri che lo sviluppo di nuovi focolai sia solo colpa dei no-vax?
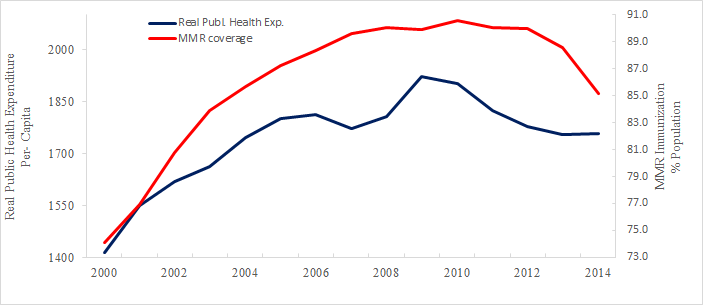
Una nuova ricerca condotta dagli studiosi della Bocconi Veronica Toffolutti, Alessia Melegaro e David Stuckler con Martin McKee (London School of Hygiene and Tropical Medicine) e Walter Ricciardi (presidente dell’Istituto Superiore di Sanità) mostra che anche i tagli alla spesa sanitaria pubblica giocano un ruolo importante nella copertura vaccinale contro morbillo, parotite e rosolia (MPR). Ogni riduzione dell’1% della spesa pro-capite di spesa pubblica reale corrisponde a una riduzione di 0,5 punti percentuali della copertura vaccinale MPR.
L’adozione di misure di austerità in Europa negli ultimi anni ha, in diversi casi, influito negativamente sulla tutela della salute dei cittadini. Le misure intraprese sono state collegate a diversi effetti dannosi per la salute, compresi i suicidi, l’aumento dei bisogni insoddisfatti e le epidemie. (Durante la recente crisi finanziaria globale si è sviluppata la malaria in Grecia e l’HIV, sempre in Grecia, ma anche in Romania. In precedenti crisi economiche, i tagli alla spesa sanitaria pubblica sono stati collegati a focolai di difterite, leptospirosi e tubercolosi). Questo sta succedendo anche oggi con il morbillo, seppur la ragione principale del problema resti attribuibile alle teorie anti-scientifiche.
Lo studio ci dice che le teorie no-vax sono più diffuse tra le famiglie abbienti e nelle regioni italiane più ricche del nord, eppure che l’aumento del morbillo si è concentrato nelle regioni più svantaggiate e nelle popolazioni difficili da raggiungere. Questo, secondo gli studiosi, dimostra che la rinascita dei focolai, non dipende solo dalle teorie anti-scientifiche.
Un altro fattore responsabile dei focolai è infatti l’impatto della situazione economica sulla sanità pubblica. Nel novembre 2011, il governo ha ridotto il budget per la salute di 7,5 milioni di euro e ha introdotto i cofinanziamenti per le visite agli specialisti. Il budget per la sanità è stato ridotto di 900 milioni di euro nel 2012, un taglio leggermente inferiore all’1% in un budget in precedenza in costante crescita, con un ulteriore taglio di 1,8 miliardi di euro nel 2013 e altri 2 miliardi di euro nel 2014. Questi tagli hanno interessato una serie di servizi, tra cui programmi di prevenzione, prodotti farmaceutici, personale e attrezzature. I rapporti ufficiali del governo dal 2013 al 2014 osservano che la spesa per il vaccino è diminuita di circa il 10% in questo periodo.
La tendenza al rialzo delle spese reali per la sanità pubblica pro capite si è invertita, a partire dal 2010.
Le maggiori riduzioni sono state osservate, senza sorprese, nelle regioni meridionali, più svantaggiate, come Basilicata e Molise, che hanno registrato un calo di oltre il 10%. In coincidenza con l’introduzione di misure di austerità, i livelli di copertura sono scesi all’85,1% nel 2014. Tra il 2010 e il 2013, in particolare, le tre regioni che hanno registrato il calo maggiore della copertura vaccinale MPR (> 3%) nel periodo di studio sono state anche quelle che hanno subito i maggiori tagli finanziari (Friuli Venezia Giulia-3,39%, Marche-3,59% e Valle d’Aosta-6,89%).
Il più grande focolaio in Italia è stato nel Lazio. Qui, al calo del 5% della spesa pro-capite in sanità pubblica è stato associato un calo di circa il 2,5% dei punti nella copertura vaccinale. Il secondo più grande focolaio è stato in Piemonte, nel nord, dove a un calo di oltre il 5% nella spesa reale per la sanità pubblica pro-capite è corrisposto una calo del 3% nella copertura del MPR.
Ma anche nelle regioni più ricche del nord le maggiori flessioni della copertura vaccinale MPR sembrano coincidere con le maggiori cadute della spesa sanitaria pro-capite. Un esempio riportato dallo studio è la Valle d’Aosta, dove un calo di oltre il 6% della spesa è stato associato a una riduzione della copertura MPR di oltre 11 punti percentuali.
La Sicilia e la Sardegna sono invece in netto contrasto con questo quadro generale. Le due isole hanno aumentato la copertura vaccinale. Nel periodo 2010-2013 la prima ha aumentato la copertura vaccinale di circa 1,40 punti percentuali e la seconda di 3,8. Sono regioni che godono di maggiore autonomia e tra le più attive in Italia in termini di politiche di vaccinazione.
Le misure di austerità adottate in Italia, quindi, hanno contribuito in modo significativo al diffondersi del morbillo. Secondo l’analisi pubblicata sull’European Journal of Public Health ogni riduzione dell’1% della spesa pro-capite di spesa pubblica reale corrisponde a una riduzione di 0,5 punti percentuali della copertura MPR. Nelle regioni più colpite, che hanno subito tagli del 5%, ciò equivale a una riduzione della copertura di 2,5 punti percentuali. Un risultato che conferma come, non solo le teorie antiscientifiche, ma anche fattori economici come la povertà, le distanze percepite dalle cliniche, i bassi redditi familiari e la mancanza di assicurazione sanitaria, influiscano sulla salute e sulle scelte degli italiani.





Devi fare login per commentare
Accedi