Economia civile
Un popolo di anziani ha bisogno di un modello sostenibile per le RSA
Un popolo che invecchia e che non può nemmeno contare su strutture adeguate che gli permettano di affrontare la terza età nel modo migliore. In Italia aumentano gli over 65 ma aumentano soprattutto le persone affette da malattie croniche e quindi non autosufficienti.
A fotografare la situazione del nostro paese è il Rapporto sulle Residenze Sanitarie Assistenziali (RSA) elaborato da UBI Banca con il supporto di Duff & Phepls REAG e Legance – Avvocati Associati, due partner di rilievo nel settore real estate e legale. L’analisi si concentra anche sugli scenari futuri e pone interrogativi soprattutto ai protagonisti del settore sanitario, finanziario, immobiliare, assicurativo e non profit, ovvero agli attori principalmente interessati allo sviluppo e ai modelli di gestione delle realtà assistenziali. L’obiettivo è quello di trovare un modello sostenibile per un settore così importante nelle vite delle persone come questo.
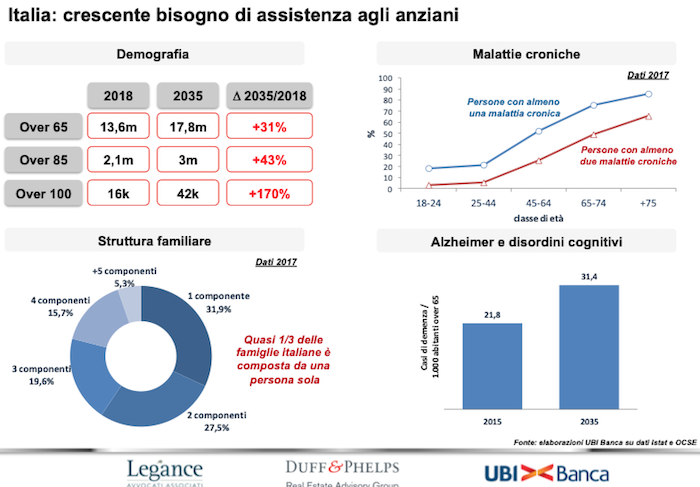
Gli over 65 attualmente in Italia sono 13,6 milioni, ma si prevede che nel 2035 ammonteranno a 17,8 milioni, con un incremento del 31 per cento. Gli over 85, invece, secondo l’analisi, aumenteranno del 43 per cento, passando dagli attuali 2,1 ai 3 milioni nel 2035 e sarà significativo anche l’incremento degli ultracentenari, attualmente 16mila ma destinati a diventare circa 42 mila, con un incremento del 170% (elaborazione su dati Istat e Ocse, ndr).
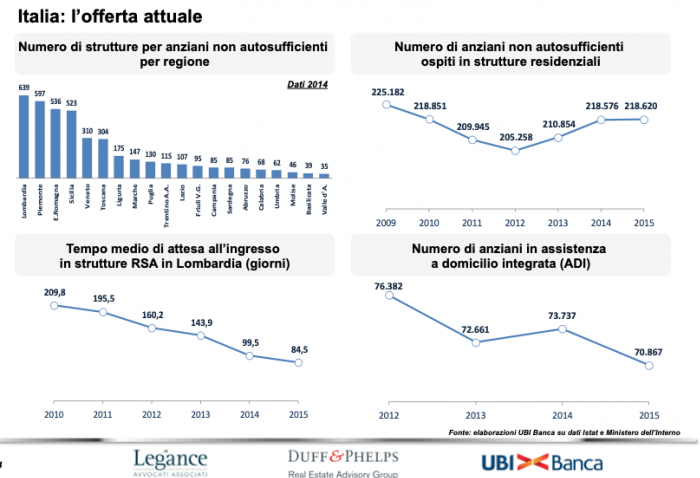
Ma quanti sono oggi gli anziani non autosufficienti ospiti nelle RSA? Secondo le stime 200 mila e nel 2035 saranno circa 600 mila. Volendo essere ottimisti, quindi, con il 75 per cento degli anziani non autosufficienti assistiti nelle RSA, saranno necessari oltre 200 mila nuovi posti letto. E calcolando un investimento medio per posto letto di 70 mila euro, entro il 2035 sarà necessario investire una cifra pari a 14 miliardi di euro. Ammesso che come oggi un quarto degli anziani non autosufficienti con deficit cognitivi acuti continuino ad essere assistiti in casa. Altrimenti l’importo complessivo degli investimenti necessari per la creazione di nuovi posti letto nelle RSA salirebbe ad oltre 20 miliardi di euro.
Ma chi dovrebbe attivare gli investimenti necessari? Oggi il ruolo del pubblico nel settore delle RSA è marginale rispetto a quello del settore privato, che si compone si società profit e organizzazioni non profit.
Analizzando un campione di aziende (quindi profit) si è evidenziato che la redditività delle strutture cresce all’aumentare del fatturato, grazie alle economie di scala conseguibili quando le dimensioni crescono. Per questo il settore profit sceglie sempre di più una dimensione media sempre più elevata e per la stessa ragione gli investimenti futuri tenderanno ad essere concentrati su strutture con almeno 100 posti letto.
Per quanto riguarda il settore non profit, posto che la redditività risulta, per definizione, inferiore a quella del settore profit, il problema evidenziato dall’analisi è se la redditività delle strutture esistenti sia adeguata non solo per mantenerle in piena efficienza ma anche per generare le risorse investibili in nuovi progetti.
«Tra gli elementi chiave per valutare ipotesi di finanziamento alle RSA – spiega a Gli Stati Generali Marco Mandelli, Responsabile della divisione Corporate & Investment Banking di UBI Banca – assumono particolare importanza le perfomance delle strutture. In particolare vengono analizzate le performance storiche (Fatturato e Ebitda) e il relativo tasso di riempimento». La banca dal 2017 ad oggi ha erogato nel settore di riferimento circa 110 milioni di euro di finanziamenti di cui circa il 65 per cento per acquisto o sviluppo RSA tutte accreditate o convenzionate con il Sistema Sanitario Nazionale. «Il 74 per cento circa degli affidamenti – continua Mandelli – è stato concesso a investitori istituzionali tramite fondi immobiliari appositamente creati. Circa l’80 per cento degli asset finanziati è localizzato al Centro Nord».
Il mercato cosiddetto “senior housing & care”, in cui rientrano le RSA, peraltro, risulta molto attrattivo nei diversi Paesi europei che stanno registrando un aumento dell’età media della popolazione e dell’aspettativa di vita. Germania e Francia, in particolar modo, hanno registrato un aumento del volume di investimenti immobiliari, ma anche alcuni Paesi del Sud Europa, come la Spagna, oltre all’Italia. Ad investire sono i player istituzionali, tra cui società immobiliari sia quotate che non quotate, sviluppatori ed enti governativi. Di rilievo anche il ruolo di Real Estate Operating Companies (REOC) e Real Estate Investment Trust (REIT) sia pubbliche che private, che, secondo il rapporto, nel 2018 hanno investito complessivamente circa 5 miliardi di euro in Germania, 3 miliardi in Francia, 2 in Spagna e meno di un miliardo in Italia. «L’aumento dell’età media e del numero di abitanti over 65 anni, in particolare, sta evidenziando la crescente richiesta di strutture socio-assistenziali dedicate alla fascia di popolazione “Senior”» – commenta Paola Ricciardi, Country Managing Director, Duff & Phelps REAG -. Quindi, dal punto di vista immobiliare questi fenomeni sociali si traducono nell’interesse verso i mercati alternativi, nei quali sono incluse le Residenze Sanitarie Assistenziali.
Nel 2017, anno record per gli investimenti corporate in Italia (circa 11 miliardi totali), il settore RSA ha registrato volumi pari a circa 550 milioni di euro. Guardando al triennio 2015-2017 i volumi hanno raggiunto la quota media annua di 230 milioni di euro. Tra il 2006 e il 2014 il settore aveva raccolto una media di 30 milioni di euro di investimenti. Nel nostro paese sono circa 20 gli investitori istituzionali (SGR/SICAF) che gestiscono nei loro portafogli strutture sanitarie, tra cui le RSA. In particolare gli immobili risultano inseriti in 21 fondi immobiliari, o specializzati nel settore healthcare o caratterizzati da una diversificazione di asset class.
Dal punto di vista normativo la situazione italiana appare più complessa rispetto a quanto accade in altri Paesi europei, che hanno sviluppato diverse strategie di gestione dei sistemi sanitari mirate a rispondere all’evoluzione socio-demografica del vecchio continente. In Francia, Spagna e Germania, protagonisti del mercato europeo, lo stato centrale delega alle regioni o agli stati federali l’erogazione dei servizi di assistenza agli anziani non autosufficienti. In Italia il quadro legislativo è più complesso: la normativa di riferimento è suddivisa tra normativa di rango statale e normativa regionale. La normativa statale contiene una disciplina di carattere generale relativa a requisiti minimi, accreditamento al SSN, disciplina dei fondi statali (Fondo Nazionale per le Politiche Sociali), esercizio dei poteri sostitutivi dello Stato in caso di inadempienza delle Regioni; la normativa statale definisce, inoltre, il ruolo degli enti locali coinvolti (Regioni, Province, Comuni). La normativa regionale disciplina invece eventuali requisiti qualitativi di dettaglio aggiuntivi rispetto alla normativa statale e integra la disciplina di carattere autorizzativo.
*





Devi fare login per commentare
Accedi