Criminalità
Carceri e Covid
paradossalmente se fosse arrestato il Virus SARS-COv2 non dovrebbe mai essere detenuto
La custodialità giudiziaria al tempo del Covid
Uno dei problemi irrisolti nella comprensione della pandemia da SARS-Cov-2 è la sua estrema diffusibilità. Già evidenziata in Cina nell’ottobre 2019,[1] appare un fattore di differenziazione dai comuni Coronavirus responsabili di patologie respiratorie. Sono i virus quali H1N1, responsabile della Spagnola del 1918, agli altri più recenti (H5N1, aviaria) o le varianti della c.d. suina (H1N1, H3N2 e H1N2)). Questi ceppi virali presentano alta contagiosità interumana mentre il Cov2 differisce per la sua altissima diffusibilità. Ciò significa che la contagiosità può essere limitata più facilmente mentre l’alta diffusibilità, ad alte cariche virali, rende il virus ubiquitario e inarrestabile. Su la base delle conoscenze attuali, sono i recettori spikes del virus Cov2 a fornigli il “grip” sui recettori cellulari di ingresso. At present time essi sono identificati nel recettore ACE2, il recettore della conversione dell’angiotensina, tipico dell’anziano, poco maturo nel giovane e dotato di upregulation se il soggetto è affetto da patologia cardio-vascolare e ipertensiva ( Target Polmone! a cura di A. Ferrara, G. Tarro, L. Sisti, SEU, 2020).
A ciò si aggiunga che sono stati identificati fattori di rischio, beninteso non solo clinici ma anche antropo-sociali, quali l’inquinamento atmosferico, la sindrome metabolica che colpisce in prevalenza soggetti anziani, l’urbanizzazione serrata. Nel caso pandemico attuale, la diffusibilità crea le premesse per un contagio inarrestabile specie nei cluster comunitari. La distinzione tra Contaminazione e Diffusibilità Contagiosa consente l’identificazione di alcuni ceppi virali più pericolosi di altri. Infatti nelle comunità il problemi della classica Influenza A, stagionale, non è mai apparso così severo come oggi con il SARS-Cov2.
Classificare le comunità a rischio appare dunque un problema ineludibile per opporre una resistenza preventiva alla diffusione virale. Esse sono: a- Residenze per anziani, dove i rischi sono potenziati (vecchiaia, comorbidità e aggregazione); b- ospedali dove si aggiunge un altro fattore determinante, la Sindrome dell’edificio malato e tutte le comunità aggregative che per questo diventano a rischio; c- Caserme e Scuole dove la bassa età media dei militari e degli scolari costituisce fattore di relativo mancato sviluppo ma dove le contaminazioni da parte di soggetti infettati non possono essere escluse (specie per comunità scolastiche) ma che per sé potrebbero restare relativamente immuni.
Le strutture di custodialità giudiziaria sono un esempio tipico del cluster su cui porre uno zoom definito per evitarvi la diffusione della pandemia. Concorrono almeno tre fattori: 1- -gli alti tassi di malattie croniche; 2- la natura stessa di vita congregata con minime opportunità di distanziamento fisico; 3- la mancanza di strutture sanitarie di base.
Il caso USA
La struttura carceraria americana è articolata su diversi livelli di custodialità federale e statale. Lessicamente si potrebbe utilizzare la terminologia italiana di carcere e prigione. Negli USA gli jail sono strutture più piccole, a distribuzione territoriale e per reati di minore portata rispetto le prisons a più ampia dimensione numerica e strutturale, dove la custodia è a più lungo termine, con controllo sanitario più adeguato. È in queste sedi che i numeri, l’aggregazione e i tempi di detenzione facilitano la diffusione del virus.
Nel giugno 2020, su una popolazione carceraria di 1.295.285 si registravano 42.107 casi di COVID-19 e 510 morti, 5,5 volte superiore a quello della popolazione statunitense (587/100 mila). Il tasso di letalità per COVID-19 nelle carceri era di 39 morti/100 mila superiore al tasso della popolazione statunitense, (29 decessi/100 mila).
Nel luglio 2020, i casi ascendevano a 78.526 casi con un aumento significativo in Texas con 15.241 casi totali, pari a un tasso di 1.198 casi per ogni 10.000 prigionieri e con una letalità di 1000 detenuti censiti a fine settembre.
Il valore medio (sette morti ogni 100 mila), non ha impedito picchi epidemici nelle carceri del Texas, dell’Ohio, del Michigan e del New Jersey con dati di otto decessi per 10.000 prigionieri in Texas fino a 29 morti per 10.000 prigionieri nel New Jersey.
Non è esente soprattutto la categoria del personale carcerario, con almeno 17.476 casi segnalati e 55 decessi.
Il caso Francia
All’inizio della pandemia la Francia contava 72.400 detenuti, con un tasso di occupazione rispetto ai posti disponibili del 119%.
Già dal primo marzo circa 70 detenuti e 272 agenti di polizia penitenziaria furono identificati positivi al coronavirus e 900 agenti posti in isolamento domiciliare. In teoria, ogni nuovo detenuto deve essere posto in isolamento, in pratica soltanto 700 persone hanno passato un periodo senza avere contatti con altri detenuti, a fronte di circa 60 nuovi giunti al giorno. Per queste motivazioni il sistema penitenziario francese ha rallentato l’attività giudiziaria e il conseguente afflusso in carcere dei cosiddetti “nuovi giunti”, utilizzando anche le liberazioni anticipate.
In Italia
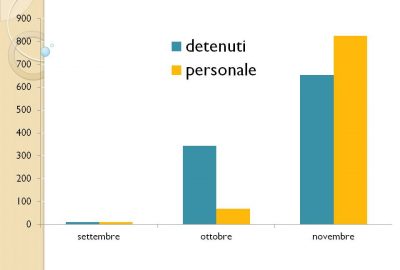
La situazione italiana, seppur in miglioramento, continua a essere preoccupante: il 31 marzo il Dap (Dipartimento dell’amministrazione penitenziaria) ha reso noto che le carceri italiane ospitano 57.846 detenuti rispetto a una capienza di 50.754. Dall’inizio della crisi l’Italia ha liberato circa 4 mila persone, un numero troppo basso rispetto al sovraffollamento cronico di cui soffrono gli istituti penitenziari. Si perviene così a una popolazione censita al 28 ottobre 2020 di 54.815 con un eccesso di 4000 unità.
Il coinvolgimento pandemico ha fatto sì che sempre al 28 ottobre i detenuti positivi al Covid erano 152, di cui 145 gestiti nelle strutture sanitarie delle stesse carceri e 7 invece ricoverati in strutture sanitarie esterne. Casi di Covid anche tra gli operatori penitenziari: in totale 215, di cui 189 tra gli agenti. In 206 sono in quarantena presso il proprio domicilio, sei sono ricoverati in ospedale e 3 si trovano in isolamento nelle caserme. Dunque, tra febbraio e agosto ci sono state 568 persone contagiate, di cui 4 decedute (2 agenti e 2 detenuti)
Attualmente in piena seconda ondata, la OSAPP, Organizzazione Sindacale Autonoma di Polizia Penitenziaria, lamenta un incremento del 600% dovuto a mancanza di sistemi di protezione, tracciamento e campionamento e misure di contenimento fisico.
Attualmente i dati del DAP, alla data del 7.12.2020, registrano 958 casi con 38 decessi tra i detenuti e 810 casi con 14 decessi tra il personale addetto e quel che preoccupa è l’esponenzialità del contagio.
Non notiamo parallela attenzione a quanto avvenne nei decenni passati circa la diffusione dell’HIV nelle carceri fenomeno che negli anni ottanta e novanta restò contenuto con apposite misure di contenimento. Queste furono, sia pure solo in parte, facilitate dalla meno complessa opposizione alle modalità di contagio (limitare o escludere dalla comunità soggetti tossicodipendenti e limitare gli abusi sessuali molto frequenti in quelle sedi), pur con tutte le criticità dell’ambiente penitenziario qui in appresso indicate.
Dalla Ricerca IRIDE (“I.Ri.D.E.: Interventi di Riduzione del Danno Efficaci secondo le Linee Guida Internazionali 2013. Una ricerca intervento nelle carceri italiane”) condotta su nove istituti di pena italiani (Torino, Milano Bollate, Padova, Bologna, Firenze, Roma Rebibbia femminile, Perugia, Napoli Poggioreale, Lecce), è emerso quanto segue:
1) Per quanto attiene l’HIV, su 77 carceri che hanno fornito sia il dato della popolazione presente totale che il numero di persone con HIV, risulta che su 24.235 detenuti presenti, 445 siano persone con HIV, con una prevalenza pari all’1,8%. Questo dato, se confermato, porta a una stima della prevalenza della popolazione detenuta 90 volte maggiore rispetto a quella della popolazione generale, visto che le stime attuali indicano in circa 120.000 le persone con HIV in Italia, rispetto ad una popolazione di circa 60 milioni di abitanti (dato nazionale ~120.000/60Mln= 0.02%, fonte ISS/COA).
2) Per quanto attiene l’HCV ( Epatite C), settanta carceri hanno fornito il dato dei test HCV effettuati negli ultimi 12 mesi, che in totale risultano essere 11.977 (circa 1 ogni 2 detenuti); di questi 1.655 sono risultati positivi, per cui l’incidenza risulta essere pari al 13,8%. Le stime sulla popolazione generale riportano un’incidenza pari allo 0,2 per 100.000 residenti, fonte SEIEVA, ISS.[2]
3) Un altro dato emerso riguarda l’ingerenza di questioni “penitenziarie” nelle cure sanitarie: in un terzo degli istituti si tiene conto del fine pena per decidere il tipo di trattamento da somministrare, una variabile del tutto estranea alla sfera sanitaria del soggetto detenuto e che eppure incide sul diritto alla salute dello stesso;
4) Dalla ricerca si rileva inoltre come l’assenza di raccordo e di cooperazione tra servizi medici dentro e fuori dal carcere, in particolare per ciò che attiene al trattamento delle dipendenze inficia la continuità delle cure dentro-fuori, con gravi ripercussioni sul diritto alla salute soprattutto dei soggetti in terapia;
5) La presenza di comportamenti a rischio, quantunque spesso minimizzata in carcere anche nell’ottica di giustificare la non necessità di interventi di riduzione del danno, emerge in realtà da alcuni dati dell’analisi;
6) Sono inoltre numerosi i dati strutturali che incidono sulla salute: nel 18% dei casi non sono garantiti i 3 mq a persona nelle celle, nel 10% dei casi il wc si trova in ambiente non separato dalla zona in cui è presente il letto e si cucina, in 9 istituti manca del tutto il riscaldamento ed in molti istituti manca l’accesso all’acqua potabile. La ricerca conferma dunque il carattere patogeno del carcere in sé e come qualunque intervento di carattere sanitario debba tener conto delle condizioni strutturali che possono ostacolare una piena affermazione del diritto alla salute.[3], [4] ( dalla Relazione Finale I.Ri.D.E.).
Fig. 1 Test HIV nelle carceri esaminate.
Dunque se il carcere patogeno è in grado di fornire queste cifre per problematiche cliniche come l’HCV e l’HIV, di alta complessità clinico-terapeutica ma di non impossibile difficoltà nel contenimento sociale di una aggregazione comunitaria, la penetrabilità e diffusibilità del SARS-Cov2 nella carceri potrebbe, se non arrestata, essere fatale.
In conclusione, le Residenze Coatte, laddove il fenomeno dell’Edificio Malato assume maggiore importanza nella diffusione virale, restano lontane dall’attenzione preventiva. Con il passaggio della Sorveglianza Sanitaria Carceraria dal DAP ( L. 419/98) al Sistema Sanitario Regionale, e con la riduzione dei posti letto da 311 mila del 1998 ai 191 mila del 2017, l’offerta di salute alle Carceri , la cui domanda è crescente, si è notevolmente affievolita. Ed è proprio nelle Residenze Chiuse, negli Edifici Malati ( Ospedali, Residenze per Anziani e Case di Custodialità, case circondariali e penitenziari) che il virus ha possibilità espansive e diffusive non facilmente resistibili.
Articolo liberamente tratto dal Capitolo n. 48 ” la salute nelle comunità sensibili” del Trattato Italiano di Medicina d’Ambiente, I Tomo, SEU-Roma Edizioni, 2021
[1] Nashan Chen et al. Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study, Lancet, Vol. 395, Issue 10223, P507-513, Feb. 15, 2020
[2] 1 ISS-COA (2017) Supplemento del Notiziario dell’Iss. Aggiornamento delle nuove diagnosi di infezione da Hiv e dei casi di Aids in Italia al 31 dicembre 2016 Volume 30 – Numero 9 Supplemento 1 – 2017 http://www.iss.it/binary/publ/cont/COA.pdf
Gower E, Estes C, Blach S, Razavi-Shearer K, Razavi H. Global epidemiology of the hepatitis C virus infection. J Hepatol. 2014 3
[3] Progetto “I.Ri.D.E”: Una ricerca intervento per definire, confrontare e valutare modelli di intervento efficaci e trasferibili di riduzione del danno e dei rischi di trasmissione di HIV nella popolazione carceraria” Relazione finale La ricerca Unità operativa 1 Dipartimento di Giurisprudenza Università degli Studi di Torino Torino, 26 novembre 2018
3 SEIEVA – Istituto Superiore di Sanità – http://www.iss.it/seieva/index.php?lang=1&anno=2017&tipo=5





Devi fare login per commentare
Accedi